Infekce papilomavirem je to, co je nyní na rtech celého světa. Ukázalo se, že virus, který způsobuje výskyt bradavic a menších útvarů na kůži (papilomy), může způsobit rozvoj rakoviny pohlavních orgánů u žen a mužů a také karcinom konečníku a krku. Vakcíny určené k ochraně člověka před nejnebezpečnějšími kmeny viru mohou samy způsobit těžké reakce.
Typy papilomavirové infekce
Bradavice a rakovina děložního čípku jsou způsobeny dvěma různými typy stejného viru (tzv. kmeny). Určení pouze skutečnosti, že došlo k infekci papilomavirem, neznamená, že se u člověka vyvine rakovina papilomaviru: to je možné, pokud se do těla dostal kmen z onkogenní skupiny. Infekce některým z kmenů zároveň zvyšuje riziko průniku jiného typu viru do těla.
Celkem je izolováno asi 600 kmenů viru papilomatózy, které se od sebe liší souborem a sekvencí proteinů umístěných na jejich skořápce. Vědci je rozdělují do 27 druhů a 5 rodů.
V závislosti na schopnosti způsobit rakovinu se rozlišují následující typy lidského papilomaviru:
- Mají nízké onkogenní riziko (je nepravděpodobné, že by jejich vstup do těla způsobil rakovinu). Jsou to viry s čísly 3, 11, 32, 34, 40-44, 6, 51, 61, 13, 72 a 73.
- Mají průměrné onkogenní riziko. Jedná se o kmeny 35, 53, 30, 52, 45, 56, 58. Způsobují útvary na kůži a sliznicích, jejichž pravděpodobnost malignity je vyšší než v prvním případě.
- Kmeny s vysokou onkogenitou. Jedná se především o papilomavirus typu 16, který způsobuje rakovinu děložního čípku u každé druhé ženy (41–54 %), a také virus typu 18, který toto onemocnění vyvolává u každé desáté jeho nositelky. Mezi vysoce onkogenní patří také kmeny s čísly 31, 33, 39, 50, 59, 64, 68, 70, 82.
Nebezpečí infekce papilomavirem
Vlastnosti viru papilomatózy jsou takové, že se usazuje buď v kůži nebo ve sliznici různých orgánů: reprodukčních (mužských i ženských), jícnu, průdušek, ústní dutiny, konečníku. Může být také lokalizován ve spojivce očí.
Každý kmen viru má svou „oblíbenou" lokalizaci. Takže nejnebezpečnější typy 16 a 18, když jsou zasaženy, okamžitě „jdou" do genitálií a nízkoonkogenní viry 6 a 11 ovlivňují vulvu a perineum, což způsobuje rozvoj genitálních bradavic. Tyto stejné kmeny mohou způsobit papilomatózu v dýchacím traktu u dítěte, pokud se přirozeně narodilo matce s genitálními bradavicemi.
Po infekci se ne vždy rozvine onemocnění s vážnými příznaky. Naopak, onemocnění nejčastěji probíhá bez povšimnutí a nevede k vážným následkům.
Nejnebezpečnější komplikace infekce lidským papilomavirem jsou:
- rakovina děložního hrdla. Vyskytuje se u žen v důsledku infekce lidským papilomavirem typu 16 nebo 18. Bylo prokázáno, že toto onemocnění se bez papilomaviru nevyskytuje. A pokud dříve mluvili o rozvoji karcinomu děložního čípku z eroze nebo ektropia, nyní to bylo revidováno a popřeno;
- rektální karcinom. Na rozdíl od první nemoci může mít jiné příčiny;
- rakovina hrdla. Je také způsoben virem typu 16;
- rakovina plic, která se může objevit při infekci 16, 18, 11, 2, 6, 30 typy viru;
- respirační selhání, které se vyvíjí s růstem maligních papilomů v dýchacím traktu (hrtan, průdušnice);
- kontaktní krvácení z bradavic. Pokud jsou na vulvě, hrázi nebo v pochvě, pak jsou provokovány sexem. Při jiné lokalizaci (v nose, v ústech) může být krvácení vyprovokováno jejich mechanickým poraněním jinými předměty.
Každý rok je podle oficiálních zdrojů ve světě registrováno něco málo pod půl milionu (470 000) nových případů rakoviny děložního čípku způsobené tímto virem. Na toto onemocnění ročně zemře 233 000 žen. To řadí toto onkologické onemocnění na 2. místo ve frekvenci mezi všemi nádorovými patologiemi v gynekologii (první místo u karcinomu prsu) a na 5. místo mezi všemi příčinami úmrtí u žen. Nejčastěji na karcinom děložního čípku umírají ženy do 40 let.
Přenosové cesty
Papilloma virus je extrémně běžný. Podle moderních údajů se vyskytuje u 90% světové populace.
Jak se přenáší lidský papilomavirus:
- sexuálně (s jakýmkoli druhem sexu). Kondomy snižují možnost jeho pronikání do těla (infekce s použitím kondomu byla 37, 8 a bez něj - 89, 3%), ale zcela nezabrání infekci: průměr pórů v latexu je navržen tak, aby zabránil spermiím, zatímco velikost viru je příliš malá;
- domácí způsob, kdy virus proniká přes poškozenou kůži. To se děje v bazénu, vaně, při použití společných ručníků, nástrojů na manikúru, nádobí;
- od matky k dítěti, během porodu: častěji - s nezávislým porodem, ale také s císařským řezem, existuje také možnost, že se virus dostane na membrány hrtanu;
- se slinami — s polibky;
- kontakt - při tření nebo řezání papilomů, bradavic nebo kondylomů kůží nebo sliznicí, kde je porušena celistvost. Tak obvykle dochází k samoinfekci.
Pokud je imunita člověka v době vstupu viru silná, pak je pravděpodobnost, že se nemoc vyvine, malá: s největší pravděpodobností mikrob zůstane v neaktivním stavu. Riziko rozvoje onemocnění se zvyšuje, pokud:
- časný (před 16. rokem) nástup sexuální aktivity nebo alespoň mazlení;
- častá (více než jednou za 3 roky) změna sexuálních partnerů;
- genitální infekce, jako je opakující se drozd, chlamydie, kapavka, ureaplasmóza;
- měl potraty;
- onemocnění děložního čípku: eroze, ektropium;
- neustálý stres;
- špatné návyky: kouření, alkoholismus;
- dlouhodobé užívání antikoncepčních pilulek pro;
- porušení metabolických procesů;
- avitaminóza.
Přítomnost genitálních bradavic u těhotné ženy je indikací k císařskému řezu - aby nedošlo k infekci dýchacích cest dítěte. Je tedy nepravděpodobné, že by dítě „dostalo" mikroba od matky. Onkogenní typy viru nejsou přenášeny domácími prostředky, protože formace nesoucí virus nejsou umístěny na kůži. Proto k prvnímu „seznámení" s těmito mikroby obvykle dochází během pohlavního styku, a to se obvykle děje v dospívání. To ospravedlňuje nutnost přijmout opatření (zejména očkování) těsně před první sexuální zkušeností.
Jak se papilomavirová infekce projevuje?
Příznaky lidského papilomaviru závisí na tom, který kmen vstoupil do těla a jakou klinickou formu způsobil. Takže by to mohlo být:
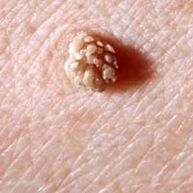
- Papilom- jednoduché nebo vícenásobné. Jsou to houbovité výrůstky na stopce zbarvené do kůže nebo mající nažloutlý, nahnědlý nebo načernalý odstín. Nacházejí se na kůži pod mléčnými žlázami, na krku, v podpaží, na obličeji, ale i na sliznicích úst, nosu, či genitálií. Častěji se papilomy vyskytují u žen. Většinou se jedná pouze o kosmetickou vadu, mohou způsobit nepohodlí nebo bolest. Vzácně se papilomy stávají maligními.
- Bradavice, včetně plantárních. Jedná se o hnědavé hřibovité útvary. V oblasti dlaní a chodidel se vyskytují v místech největšího tření a při tlaku způsobují bolest. Plantární bradavice mohou mít dřík zasahující do zdravé tkáně. Mohou se zanítit a zranit.
- Genitální bradavice. Jedná se o papilární výrůstky, které se navzájem spojují a připomínají květák. Kondylomy se tvoří na sliznicích: na genitáliích, v perineu. Pokud vznikly v důsledku análního sexu, zaujímají lokalizaci kolem řitního otvoru. Kondylomy mohou být také umístěny na sliznicích vnitřních orgánů: močového měchýře, střev. To způsobuje příznaky, jako je bolestivé močení nebo defekace, porušení fyziologických funkcí.
- Prekancerózní onemocnění děložního čípku - dysplazie, způsobený lidským papilomavirem – se klinicky neprojevuje. Toto onemocnění může být podezřelé během kolposkopie; zjištěno cytologickým vyšetřením stěru z cervikálního kanálu.
- Rakovina děložního hrdlanezobrazí se okamžitě. V počátečních stádiích nejsou žádné příznaky. Ženu by mělo upozornit svědění v oblasti genitálií, změna charakteru výtoku z genitálního traktu (mohou se zhojit, mohou se v nich objevit pruhy krve, mohou nepříjemně zapáchat), nepravidelnosti menstruačního cyklu, krvácení po sexu nebo uprostřed cyklu. V pozdějších fázích je toto onemocnění charakterizováno otoky nohou (většinou na jedné straně), bolestmi páteře nebo kříže.
- Bowenoidní papulóza. Tak se nazývá prekancerózní stav, který se častěji rozvíjí u mužů. Je charakterizován výskytem různého počtu skvrn a plaků na kůži od růžové nebo nažloutlé až po červenohnědou nebo fialovou. Povrch takových plaků může být hladký nebo bradavičnatý; jsou bolestivé na dotek.
- Bowenova nemoc- Jedná se o rakovinu kůže a sliznic, vyvíjející se z buněk povrchové vrstvy. Vypadá jako jasně červený defekt kůže s nerovnými konturami, pokrytý šupinami a bradavičnatými výrůstky.
U mužů lidský papilomavirus způsobuje zvláštní onemocnění - spinocelulární karcinom penisu. Jeho příčinou je virus 16. Ten pod vlivem cigaretového kouře mění buňky mužského genitálního traktu, přičemž maligní charakter získává pod vlivem viru herpes simplex typu 2, pokud mužská DNA obsahuje gen Ras, pokud terapie PUVA, byla provedena chemoterapie nebo je muž nemocný HIV. Spinocelulární karcinom vypadá jinak. Může to být vzhled skvrny stoupající nad kůží s bradavičnatými výrůstky nahoře, může to také vypadat jako vřed, který ničí penis. Nádor je lokalizován na hlavě nebo předkožce.
Rakovina konečníku způsobená lidským papilomavirem je také častější u mužů. Vyskytuje se především u lidí netradičního zaměření. Je charakterizována bolestivou defekací, výtokem krve nebo ichor z konečníku.
Jakákoli forma papilomavirové infekce se nevyvine bezprostředně po infekci: musí trvat 14 dní až několik let (v závislosti na imunitě a příznivých faktorech), než se objeví první příznaky.
Diagnostika
Aby bylo možné stanovit diagnózu v přítomnosti vnějších papilomů nebo bradavic, není nutné provádět analýzu na papilomavirus. V přítomnosti jiných klinických forem infekce potřebujete:
- Lékařské vyšetření:pro ženy - gynekolog, pro muže - urolog.
- Kolposkopie(pro ženy) - vyšetření děložního čípku pod mikroskopem. Během studie jsou prováděny testy Lugolovým roztokem, Papanicolaouův test (stěry z děložního hrdla a děložního čípku), biopsie děložního čípku, odběr stěru na vyšetření metodou PCR a Digene test.
- Uretroskopie a rektoskopie(pro muže). Při vyšetření močové trubice nebo rekta se také provádí biopsie změn podezřelých z prekancerózy nebo rakoviny, odebírají se také stěry na vyšetření metodou PCR a Digene testem.
Testy na virus je tedy možné provést pouze v ordinaci gynekologa (u žen) nebo urologa (u mužů). Jedná se o PCR studii nátěru z cervikálního kanálu nebo močové trubice nebo o Digene test, který se provádí s materiálem odebraným z biopsie nebo seškrábnutí epiteliálních buněk.
Léčba
Jak léčit lidský papilomavirus závisí na formě infekce. Pokud tedy mluvíme o bradavicích, papilomech nebo kondylomech, léčba se provádí ve 2 fázích:
- Formace se odstraňuje různými metodami. Může se jednat o chirurgické vyříznutí skalpelem, vypálení laserem nebo elektrickým proudem, což je účinnější v případě papilomů a kondylomů. K léčbě bradavic se s úspěchem používá metoda kryodestrukce - nekrózy patologické tkáně pomocí tekutého dusíku, který má velmi nízkou teplotu.
- Jmenování imunomodulátorů, jejichž úkolem je aktivovat vlastní imunitu, která by již neměla viru umožnit „zvednout hlavu" (léky, které by virus zcela zničily, ještě nebyly vynalezeny).
Kromě toho je důležité zajistit prevenci opětovné infekce: zastavit sexuální kontakt s infikovaným partnerem (optimálně - podstoupit léčbu s ním), vyloučit časté změny sexuálních partnerů, vyhnout se návštěvě lázní, saun, bazénů.
Léčba rakoviny lidského papilomaviru závisí na stadiu, ve kterém je rakovina detekována. Obvykle se skládá ze tří složek: chirurgické odstranění nádoru, chemoterapie a radiační terapie. Kdy aplikovat poslední 2 typy léčby - pouze po operaci, místo operace nebo obě před a po - rozhodne onkolog po vyšetření.
Vakcína, která by mohla vyléčit infekci lidským papilomavirem, je ve vývoji.
Prevence
Vzhledem k nebezpečí infekce lidským papilomavirem a jeho významné prevalenci bylo proti lidskému papilomaviru syntetizováno několik vakcín.
Všechny vakcíny jsou certifikované a prošly příslušnými testy. Neobsahují viry samotné, ale jednotlivé proteiny obsažené na pouzdru uvedených kmenů virů, nemohou tedy způsobit onemocnění. Doporučují se provádět ještě před pubertou - v 9-14 letech, tedy do doby, kdy prý dítě ještě není s virózou obeznámeno. Jasná doporučení zatím platí pouze pro dívky, protože rakovina děložního čípku vzniká pouze v důsledku infekce tímto virem a vyznačuje se extrémně vysokou úmrtností. Ve stejném věku jsou očkováni i chlapci.
Zdálo by se, že nemůžete najít peníze na záchranu dítěte před tak závažnými onkologickými onemocněními. Navíc v některých zemích světa, stejně jako v 18 státech USA, bylo zavedení jedné z vakcín zavedeno do národních imunizačních plánů. Ale je tu mnoho „ale":
- studie ukazují, že vakcíny snižují, ale zcela nezabraňují riziku vzniku rakoviny děložního čípku;
- podle oficiálních údajů bylo 8 % všech nežádoucích účinků (nebo 0, 003 % všech očkovaných) pozorovaných během očkování způsobeno závažnými vedlejšími účinky: smrt, invalidita, nemoci ohrožující život a zdraví. Úmrtí byla hlášena také u 56 očkovaných dospělých žen, ale nebyla zjištěna žádná souvislost s očkováním samotným;
- v reakci na vakcínu někteří teenageři reagovali zvýšením teploty do vysokých čísel, což vyvolalo křeče, někteří respiračním selháním, které je smrtelné. Je vysloven názor, že takovou reakci lze pozorovat u nositelů určitého genu. Zároveň se před očkováním neprovádí studium lidského genomu, takže nelze poznat, zda je dítě nositelem tohoto genu;
- po očkování byl registrován Guillain-Barrého syndrom - onemocnění, při kterém dochází k paralýze (často reverzibilní) nohou a rukou, svalová slabost a jejich úplné „vypnutí" může postihnout všechny svaly včetně dýchacích;
- byly zaznamenány případy zvýšeného rizika tromboembolie. Tato komplikace byla zaznamenána u 56 osob, z toho 19 osob mělo plicní embolii, na kterou zemřeli 4 osoby;
- není známo, jak očkování ovlivňuje plodnost a těhotenství: od očkování prvních skupin dívek uplynulo příliš málo času.
Na jedné straně stále existují důkazy o tom, že očkované ženy udržují normální (podle Pap testu) stav buněk děložního čípku minimálně 5 let. Na druhou stranu je předčasné hovořit o dlouhodobých výsledcích očkování. V každém případě, pokud je dívce „odmala" vštěpováno, že preventivní prohlídky, včetně těch u gynekologa, jsou pro ni, lze očekávat, že jakékoli onemocnění se dá odhalit v raném stadiu.
Je tedy na rozhodnutí rodičů, zda své vlastní dítě očkovat či nikoliv.




















